Большое интервью с вирусологом о тестах на COVID-19, антителах и лекарствах от болезни 2020-го

В конце июня в Узбекистане объявили о начале тестирования населения на наличие антител к коронавирусной инфекции. Тогда же частным клиникам на основании договоров с центрами санитарно-эпидемиологического благополучия разрешили проводить платные лабораторные тесты на COVID-19.
 Журналистка Anhor.uz поговорила с руководителем научного отдела по здравоохранению в международной программе ТМС/BTRP в Узбекистане, вирусологом, основательницей крупнейшего в регионе медицинского сообщества «Врачи Ташкента» Дилдорой Секлер о том, что представляют собой тесты на COVID-19, кому их необходимо сдавать в первую очередь и почему справки о здоровье, за которыми стоят очереди в центрах санитарно-эпидеомиологического благополучия и клиниках, на самом деле не работают.
Журналистка Anhor.uz поговорила с руководителем научного отдела по здравоохранению в международной программе ТМС/BTRP в Узбекистане, вирусологом, основательницей крупнейшего в регионе медицинского сообщества «Врачи Ташкента» Дилдорой Секлер о том, что представляют собой тесты на COVID-19, кому их необходимо сдавать в первую очередь и почему справки о здоровье, за которыми стоят очереди в центрах санитарно-эпидеомиологического благополучия и клиниках, на самом деле не работают.
— Что представляет собой процесс определения коронавируса?
— Для того, чтобы было понятно, что именно, когда и почему мы исследуем, сначала расскажу немного о самом вирусе и как он работает.
Коронавирусы, как и многие другие – это РНК-содержащие вирусы. Их около 40 в своём роде. Первый штамм коронавируса был изолирован из куриных эмбрионов в 1937 году. Циркулировали они только среди животных. Первые два штамма коронавирусов, которые сумели инфицировать человека, выявили в 60-е годы. С тех пор коронавирусы циркулируют и среди людей. На сегодня известно уже семь штаммов коронавируса, которые способны заражать людей. SARS CoV-2 – как раз последний седьмой вид.
Как вирус заражает хозяина? Коронавирус имеет тропность, т.е. он «любит» только определённые клетки в организме человека (клетки-мишени). В случае с COVID-19 это эпителиальные клетки верхних дыхательных путей (носо- и ротоглотка) и клетки тканей лёгких. Вирус прикрепляется и входит в них с помощью своего специфического поверхностного белка гликопротеина, который называют S-белок («spike» proteins). Строение и функции S-белков имеют большое сходство с SARS-CoV-1 – предшественником COVID-19.
Инфицирование происходит следующим образом: подходя к поверхности клеток-мишеней, S-белок связывается со специальными рецепторами ACE2 (Angiotensin Converting Enzyme 2) и проникает в клетку (Walls A. et al. 2020; Zhang C. et al. 2020).
Как только вирус оказывается в организме хозяина, тут же начинает вырабатываться защитный иммунитет. Работа идёт очень сложная – как на клеточном, так и гуморальном (кровяном) уровнях. Именно гуморальный иммунитет отвечает за выработку антител против вируса. Их задача – нейтрализовать тот самый S-белок, блокируя таким образом вход вируса в клетку. Соответственно, чем больше таких антител выработается, тем быстрее организм победит вирус. Однако данный процесс зависит от многих факторов, таких, как доза вируса при инфицировании, наличие хронических заболеваний, иммунитет и состояние организма вообще. Даже принимаемые препараты могут влиять на развитие болезни. Поэтому следует быть осторожными с самолечением и не принимать профилактически никаких препаратов. То же самое рекомендует ВОЗ.
Для чего нужна была предыстория? Дело в том, что для установления факта инфицирования и постановки диагноза COVID-19, необходимо выявить саму РНК вируса. Рутинно это делается молекулярным методом полимеразной цепной реакции (ПЦР). В научных целях используют метод секвенирования – выделения живого вируса в культуре клеток. Он позволяет определить строение вируса, специфику и функции. Другие методы не выявляют вирус и не являются доказательством его присутствия в организме.

На фото: Дилдора Секлер (фото из архива героини)
— Какие виды тестов сегодня в стране делают для выявления COVID-19?
Сегодня в Узбекистане проводятся ПЦР-диагностика и серологические методы. ПЦР-тесты проводятся с самого начала вспышки коронавирусной инфекции в стране, а серологические тесты только начали применять.
Очень надеюсь, что результаты серологического скрининга полностью под контролем Министерства здравоохранения, и коллеги собирают тщательный анамнез, включая эпидемиологический, прежде чем направить на тест. Это важно для дальнейшей обработки полученных данных.
Методов лабораторной диагностики COVID-19 в мире существует несколько. В настоящее время только метод полимеразной цепной реакции (ПЦР) является основным видом лабораторных исследований для подтверждения этого диагноза.
Молекулярно-генетические исследования (ПЦР, ОТ-ПЦР) целесообразно проводить с первых дней появления симптомов (в среднем 5-6 дней с момента инфицирования) до трёх недель. Потом РНК вируса идёт на убыль, и ПЦР-тест может его уже не определить.
По международным алгоритмам тестирование проводится в два этапа. На первом определяется широкий спектр коронавирусов (SARS-CoV, MERS CoV), на втором – сам COVID-19. (Лабораторное тестирование на выявление COVID-2019 среди людей).
— Расскажите, пожалуйста, о других методах исследований вирусов.
Полногеномное секвенирование — ещё один вид молекулярно-генетических исследований, которые проводят обычно в научных целях. Обязательное условие — положительный результат ПЦР. В результате секвенирования определяется последовательность нуклеотидов, из которых состоит геном. Таким образом, вирус идентифицируют. (Данные полногеномного секвенирования вирусов были официально представлены в ВОЗ, а также размещены на платформе GISAID)
Выявлением антител или антигенов занимаются в ходе серологических исследований. По данным, которые сегодня доступны вирусологам, антитела начинают вырабатываться не ранее 10-14 дней с момента инфицирования. Первыми появляются иммуноглобулины класса М — IgM (в среднем на 10-й день), затем IgG (с 14-го дня).
Для интерпретации результатов серологического тестирования необходимо учитывать следующее:
— Для определения инфицирования <1 месяца - обнаружение IgM (и IgG)
— Инфицирование >1 мес – IgG
Необходимо помнить, что серологическое тестирование не выявляет присутствие или отсутствие вируса в крови, а лишь свидетельствует о том, что вирус побывал в данном организме. Тест имеет ограничения ввиду частой перекрёстной реакции с другими вирусами и может быть отрицательным до момента гуморального ответа, т.е. выработки антител (до 2 недель, Zhao J. et al. 2020)

— Чем эти тесты отличаются друг от друга?
— Это совершенно разные тесты, и выявляют они принципиально разные маркеры. Секвенирование и выделение живого вируса – это чисто научные методы. ПЦР, с помощью которого мы обнаруживаем РНК, показывает наличие самого вируса в организме. Другие, к примеру тесты на антитела, являются показателем работы и защиты иммунитета, а также косвенно показывают, что в этом организме вирус точно побывал.
Обследовать на антитела важно по ряду причин. Прежде всего, для эпидемиологического надзора – тесты позволяют выявить переболевших, в том числе бессимптомных, провести ретроспективный анализ заболеваемости, составить статистику и эпидемиологический прогноз. В некоторых странах плазму выздоровевших используют в лечении тяжёлых пациентов с COVID-19. Изучение функциональных способностей антител к нейтрализации вируса имеет значение в разработке вакцин против любых вирусов. В дальнейшем серологические исследования будут важны для определения эффективности вакцинации.
— До возвращения к карантинным ограничениям в районных центрах саннэпидемблагополучия наблюдались очереди. Люди сдавали анализы, чтобы получить справки о том, что здоровы. Их требовали для выхода на работу, отправки детей на отдых в горы. Кто-то сдавал анализы для собственного спокойствия. Справки действительны только пять дней, инкубационный период заболевания – 14. Учитывая это, есть ли смысл в этих действиях?
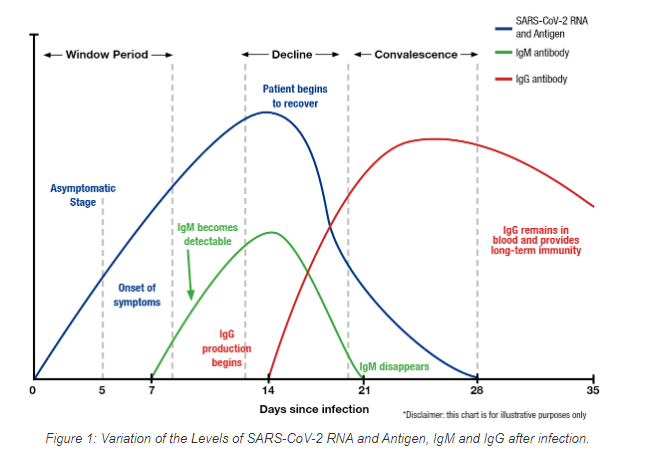
Рис. Вирусемия (выделение вируса в кровь) и иммунный ответ организма. Фото: https://partners-in-health.com/blog/
Если вы посмотрите на схему выделения вируса из организма и иммунный ответ, думаю, станет ясно, когда и какие анализы надо сдавать. К примеру, РНК следует смотреть с первых дней появления симптомов до трёх недель (метод ПЦР – прим.авт.). Сдавать на антитела необходимо не ранее двух-трёх недель и позже, в зависимости от маркеров: смотрим антитела до месяца – IgM (недавнее заражение), более месяца — IgG (перенесенная инфекция). Только в эти периоды тесты будут достоверными.
Если попасть в другие периоды, есть вероятность получения отрицательных тестов. При этом вирус может уже быть в организме и через некоторое время начать выделяться в окружающую среду. К примеру, заразился человек три-четыре дня назад, вирус уже начал размножаться, но ещё не достиг той концентрации, которую могут выявлять ПЦР-тесты. Появляются симптомы. Он сдаёт анализ, получает отрицательный результат и на следующий день спокойно едет в зону отдыха или летит в самолёте, где много людей с ним контактируют. В это время человек уже начинает выделять вирус, даже если симптомов пока нет (на схеме выше – период окна). Они появляются, когда вирус достигает определяемого уровня. Это может произойти, в среднем, в течение 5-7 дней после инфицирования, в некоторых случаях и до 14 дней. За это время человек уже неизвестно со сколькими людьми контактировал и заразил.
Получается, сдача анализов не даёт никакой гарантии, что тестируемый человек не инфицирован и не будет заразен эти пять дней, на которые даётся справка. Поэтому смело выскажу свое мнение, что тотальные ПЦР-тесты и справки на COVID-19 не нужны. Они не только не дают никаких гарантий, но ещё оказывают колоссальную нагрузку на лаборатории и сотрудников, которых катастрофически не хватает. Специалисты перегружены, работают сутками, в стрессовом режиме, в полной экипировке СИЗ — и всё это в наших жарких условиях. Это сказывается в дальнейшем на качестве проводимых исследований. Считаю, что руководству необходимо пересмотреть критерии и категории людей, подлежащих тестированию. Это моё личное мнение, как вирусолога со своим научным и критическим мышлением.
— Кому, в первую очередь, необходимо сдавать анализы на COVID-19 и какие?
— Есть чёткие критерии ВОЗ, СДС и других международных организаций, которые показывают, кто подлежит диагностике на COVID-19. Прежде всего, это лица, которые по стандартному определению случая относятся к критерию «подозрительный случай». У них присутствуют симптомы коронавирусной инфекции и есть соответствующий эпидемиологический анамнез, т.е. пациент посещал регионы с зарегистрированным заболеванием, контактировал с больным с подтверждённым диагнозом COVID-19 или если у него наблюдаются признаки тяжёлого респираторного заболевания, о которых много говорили и писали мои коллеги.
В других случаях проводить ПЦР-тесты нецелесообразно, и шансы выделить РНК вируса у таких людей ничтожны. Даже у инфицированных людей с симптомами не всегда получается выделить вирус, не говоря уже о бессимптомных. Конечно, есть научные публикации на тему выявления вируса у асимптомных, но то научные работы, а не рутинные исследования, при которых качество тестирования, как правило, на порядок ниже.

С тестированием на антитела дело обстоит по-другому. Антитела хорошо смотреть тогда, когда человек переболел ОРВИ, но не знает, какой именно вирус явился причиной. Если пациент сдавал ранее ПЦР и результат вышел отрицательным, то при наличии симптомов, похожих на коронавирусную инфекцию, я бы тоже рекомендовала провериться на наличие антител. Сдавать их лучше не ранее двух-трёх недель после перенесенного заболевания. Если человек болел зимой, то тоже есть повод посмотреть антитела к коронавирусу — вполне возможно, что он тогда уже перенёс инфекцию.
Также антительные тесты хорошо использовать для определения бессимптомно перенесённой инфекции. Это имеет смысл сдавать тем, кто был в контакте с больными COVID-19, но симптомы болезни не развились. Возможно, эти люди уже сдавали на ПЦР, и тест был отрицательным. В этом случае как раз помогут серологические методы, о которых подробно уже рассказала.
— Какие факторы влияют на качество тестирования?
— Их очень много. Это не только качество самих реагентов, т.е. их чувствительность и специфичность, но и то, как их хранили и доставили в лабораторию. То, насколько технически подготовлены и опытны специалисты лабораторий, тоже имеет большое значение.
Подчеркну, что от качества биоматериала, от того, у кого они взяты и насколько правильно, от своевременной и правильной доставки зависит практически 80% качества результата.
— Чем можно объяснить ложноположительные и ложноотрицательные результаты тестов?
— Объясню на примере ПЦР-тестирования, поскольку именно оно является критерием для постановки диагноза COVID-19.
Ложноположительный результат – вируса нет, а тест положительный. Часто это происходит из-за перекрёстной реакции, особенно при слишком высокой чувствительности реактивов (тест-систем) и их низкой специфичности. Довольно часто ложноположительные результаты наблюдаются при контаминации (загрязнении/инфицировании материала) в лаборатории.
Ложноотрицательные результаты – вирус есть, а тест отрицательный. Это опаснее, поскольку вводит в заблуждение и становится причиной дальнейшего распространения вируса, т.к. человек, думая, что здоров, может продолжить контактировать с большим числом людей. Часто такие результаты могут быть при недостаточной чувствительности тестов. Особое внимание хочу обратить на то, что тесты будут ложноотрицательными при неправильном взятии образцов. Например, когда используются недопустимые приспособления, или когда образцы берутся в период окна или спустя слишком долгое время с момента инфицирования (более трёх недель).
В случае нынешней пандемии, конечно, лучше ложноположительный результат, чем ложноотрицательный. Хотя он тоже ничего хорошего не сулит пациенту и его родственникам, т.к. это принудительный карантин всех контактных, это дополнительное тестирование множества людей, которого по идее не должно было быть, и все вытекающие из этого последствия, включая нецелевые расходы.
— Насколько эффективны экспресс-тесты? По какому принципу они работают и какова погрешность у них?
— Экспресс-тесты есть разные. Если речь идёт о тех, что используются сейчас в Узбекистане, то это серологические тесты. Они, повторюсь, направлены на выявление антител, выработанных в ответ на инфекцию.
Различных серологических тестов много. Сказать точно за все имеющиеся тест-системы сложно, тем более что тесты разрешили делать и частным лабораториям. Остановимся на примерной оценке.
По данным исследователей, в среднем чувствительность экспресс-тестов составляет 80-85%, а специфичность может достигать 85-100%. Погрешности, соответственно, будут 15-20% по чувствительности и 0-15% по специфичности.
Как показывают научные данные, наиболее высокие результаты были достигнуты при использовании тестов на выявление суммарных антител (IgM + IgG) и в период более трёх недель с момента заражения. Если вы хотите просто посмотреть, болели ли вы когда-то (более месяца или нескольких месяцев назад), то достаточно сдать тест только на IgG.
— Расскажите, пожалуйста, о правилах подготовки к взятию и получению проб. На что людям, которые сдают тесты, нужно обратить внимание?
— Для проведения первичного лабораторного тестирования, как уже говорила, необходимо собирать образцы из верхних и нижних дыхательных путей только у больных с симптомами.
Образцы из нижних отделов дыхательных путей – это бронхоальвеолярный лаваж, мокрота, эндотрахеальный аспират.
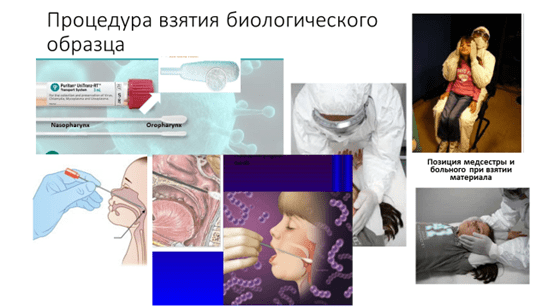
Образцы из верхних отделов дыхательных путей – носо- и ротоглоточные мазки – берут одновременно и в одну пробирку. Если нет возможности взять в одну пробирку мазки и носо- и ротоглотки, предпочтение отдается мазкам из носоглотки.
Качество образцов играет большую роль в качестве и достоверности результатов ПЦР-анализа, поэтому взятием мазков должен заниматься хорошо подготовленный, проинструктированный средний медперсонал. Мазки должны отбираться исключительно специальными наборами для взятия мазков: тупфером с флок-тампоном из дакрона или полиэстера в стерильный контейнер. (см рисунок)
Ни в коем случае нельзя использовать деревянные шпатели и тампоны с calcium alginate, ватные тампоны, ушные палочки и т.д. (CDC, 2020, CDNA, 2020).
— Существуют ли какие-либо обязательные требования перед сдачей анализов на COVID-19?
— Ограничения зависят от вида теста и, соответственно, от образца, который будут сдавать. Если это ПЦР-тест, сдают мазки из носоглотки и/или ротоглотки. В этом случае нет особых ограничений. Следует только избегать использования назальных и оральных спреев перед сдачей анализов.
Если же хотят посмотреть наличие защитных антител, тогда сдают кровь, и в таком случае следует ограничить употребление жирной, жаренной пищи за день до сдачи анализа.
— Правда ли, что наличие антител не является гарантией того, что повторно не заболеешь? Если да, то почему?
— Слово гарантия вообще не очень целесообразно употреблять, когда вопрос касается медицины и организма человека. Невозможно всё предугадать и предсказать.
Наличие антител не всегда может обеспечить полную защиту, поскольку есть ещё такие понятия, как нейтрализующие антитела, их защитный титр и стойкость иммунитета.
О повторных случаях заражения одним и тем же штаммом пока заявлено не было нигде в мире. Это, в свою очередь, косвенно указывает на то, что иммунитет против данного вируса всё-таки работает. Однако точная способность антител защищать переболевшего, равно как развитие коллективного иммунитета, пока ещё на стадии изучения и научных подтверждений.
Согласно уже имеющимся научным исследованиям, новый коронавирус (SARS CoV-2) на 85% схож по строению с предыдущим штаммом (SARS CoV). Это может служить основанием для предположения, что антитела могут сохраняться минимум 16 месяцев с момента заболевания. Исключения составляют лёгкие и бессимптомные формы, длительность сохранения антител при которых нам ещё предстоит узнать.
Именно из-за вышеупомянутых неизученных аспектов вопрос о создании качественной и эффективной вакцины всё ещё остаётся открытым.
— В Узбекистане уже второй раз заявляют о разработке лекарства от на COVID-19. Сначала был «Рутан», теперь «Ковипир» (с действующим веществом фавипиравиром). На ваш взгляд, что это всё-таки такое: реальное лекарство или БАД?
— Прежде всего, отмечу, что это не БАДы, а реально действующие препараты, судя по их описаниям в инструкции и в отечественных статьях.
В материале, который разместили на сайте Министерства инноваций, написано, что препарат «Рутан» стимулирует иммунитет, как его клеточное, так и гуморальное звено.
У меня есть своё личное мнение и принципиальное правило – опираться на научно доказанные факты, ссылки на официальные источники информации и включённую логику. Если принимать всё перечисленное во внимание, то можно вспомнить, что препараты, оказывающие иммуностимулирующий эффект, могут быть опасны при COVID-19. У некоторых пациентов с тяжёлым течением также может развиться «цитокиновый шторм» – тяжелая реакция, схожая с гемофагоцитическим лимфогистиоцитозом (ГЛГ), (Ruan Q. et al. 2020).
В связи с этим пациентам с COVID-19 не рекомендуется принимать какие-либо иммуностимулирующие средства. С этой точки зрения, лучше бы «Рутан» был БАДом.
Второй препарат – «Ковипир», активным веществом которого производители назвали Favipiravir. Впервые его зарегистрировали в Японии в 2014 году, как препарат прямого противовирусного действия, для лечения гриппа. С точки зрения логики, по способу воздействия на РНК-содержащие вирусы он должен быть эффективным при COVID-19, но пока окончательных официальных данных об этом в мировом научном сообществе я не нашла. Как у нас проводились клинические испытания препарата не знаю, поскольку опубликованных научных статей не видела.
Более того, до сих пор ни об одном препарате для специфического противовирусного лечения COVID-19 с доказанной эффективностью официально международные организации не заявляли. Препаратов с прямым противовирусным действием немало, но всё, что применяется для лечения COVID-19, применяется эмпирически, основываясь на механизмах их действия на другие вирусы. Те же «Лопинавир», который используют при лечении ВИЧ, «Осельтамивир» — против вируса гриппа и т.д.
В данное время сообщается об экстренном одобрении применения противовирусного препарата «Ремдесивир», клинические испытания которого начинали ещё при вспышке вируса Эбола, но так и не закончили. Однако тогда препарат продемонстрировал весьма неплохие результаты. Именно поэтому было принято решение применять его при лечении COVID-19 в экстренных ситуациях, при тяжёлом течении болезни.
В научных кругах пока мало данных о препарате «Фавипиравир», но в нескольких странах в этом году начали клинические испытания. Например, в Японии в апреле и в Индии — в мае.
Беседовала Виктория Абдурахимова
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.








Комментарии